Når medicin, når Op.?


Blandt de 50 mest almindelige ICD-10-nøgletal i almen praksis er prostatahyperplasi (N40) 40. (ZI Berlin 2008), hvilket gør det til den mest anvendte urologiske diagnose i almen praksis [9]. Primær diagnostik, afklaring af terapeutisk indikation samt grundlæggende viden om de konservative og operative behandlingsmuligheder er vigtige for fastlegen.
Forkortelsen "BPH" bruges som regel fejlagtigt til dysfunktion i blæren hos mænd. Imidlertid er udtrykket "godartet prostatahyperplasi" strengt en histologisk diagnose. De klager, som patienten klager over, er internationalt kendt som "LUTS" (symptomer på nedre urinvej) (se tabel 1). Terminologien adskiller BPS fra det symptombeskrivende udtryk LUTS og forstørrelsen af prostata (BPE). LUTS er ikke patognomonisk for BPS, da disse symptomer også er beskrevet i overaktiv blære syndrom (OAB). En OAB forårsaget af blæretetrusoren udelukker derfor tilstedeværelsen af genkendelige lokale patologier såsom BPH, BPE eller BOO [1].
Epidemiologi
Ifølge Herner-LUTS-undersøgelsen, der blev offentliggjort i 2001, var 40,5% af > 50-årige i Tyskland med behov for behandling LUTS. Yderligere 26,9% har en forstørret prostata (> 25 ml) og 17,3% har en markant reduceret urinstrøm [4]. BPS udvikler sig kronisk progressivt med stigende LUTS og komplikationer såsom urinretention eller tilbagevendende urinvejsinfektioner.
Retningslinjerne offentliggjort i 2009 giver en systematisk oversigt over diagnosen og behandlingen af BPS [2, 3]. Ved passende klager bør familielægen stille følgende spørgsmål:
- Kan klager henføres til BPS?
- Der er behov for behandling?
- Hvilken terapimetode der er egnet?
Grundlæggende diagnose i tilfælde af mistanke om BPS
Generel historie: Vigtige spørgsmål er hæmaturi, urinvejsinfektioner, diabetes, hjertesvigt og neurologiske sygdomme. Derudover skal der registreres traumer og tidligere operationer. Medicinhistorien er især vigtig ved neurologiske komorbiditeter.
Kvantificering af symptomer og livskvalitet: Som en standardiseret evaluering af LUTS har International Prostate Symptoms Score (IPSS) sejret [5]. IPSS-værdier 7. Spørgeskemaet kan downloades fra http://www.prostata-info.de/download/fb/ipss-fragebogen.pdf.
Fysisk undersøgelse: Her bør man også hæve en orienterende neurologisk status. Den digitale rektale undersøgelse (DRU) vurderer prostata med hensyn til størrelse, dolenz og konsistens. På trods af DRUs lave følsomhed er en prostatabiopsi for at udelukke prostatacancer krævet i tilfælde af en karcinomoptisk palpation. Derudover skal en urinalyse vurderes ved hjælp af en stix eller en mikroskopi til HWI, og der bør udføres hæmaturiadiagnostik.
Prostata-specifikt antigen (PSA): PSA-bestemmelsen tjener primært til at udelukke et prostatakarcinom. Særlig opmærksomhed bør rettes mod ændrede PSA-niveauer under 5a-reduktaseinhibitorer, som falder med ca. 50% under denne behandling.
uroflowmetry: Uroflowmetry fungerer som en screeningstest for blæretømningsforstyrrelse. Den maksimale urinstrøm (Qmax) er volumenafhængig, og i 90% af tilfældene er det kun et BOO fra et micturitionsvolumen på 2 mm [16]. Hvis der er mistanke om intravesikale tumorer, skal der udføres en cystoskopi (tabel 1).
terapi
- Ingen terapi uden tidligere urologisk diagnose.
- Patientvalg for at undgå terapikaskader.
- Kontrol af terapeutisk virkning ved hjælp af IPSS, urinstrøm og resterende urin.
Konservative terapimuligheder
I tilfælde af lave eller moderate symptomer og ingen forringelse af livskvaliteten kræves ingen aktiv terapi [21]. I tilfælde af uforudsigelig progression skal patienten dog informeres om behovet for regelmæssig opfølgning.
Lægemiddelterapi
Phytoterapi: Brugen af "urtemedicinske" medicin såsom ekstrakter af savetandpalm, brændenælderødder, græskarfrø og rugpollen udføres ofte med hensyn til god tolerance og receptfrihed. På trods af bevis for effektiviteten af fire fytoterapeutika (a-sitosterol, savetandpalme, rugpollen, afrikansk blommetræ) fra randomiserede kontrollerede forsøg, er der ikke fremlagt noget bevis for langvarig, klinisk relevant virkning med hensyn til forebyggelse af progression eller komplikationer [8, 24, 25].
a1-adrenerge receptorantagonister: I Tyskland er fire "a-blokkere" godkendt til behandling af BPS: alfuzosin, doxazosin, tamsulosin og terazosin. Præparaterne er forskellige med hensyn til selektivitet for subtyper af a1-adrenoceptorer såvel som i deres farmakogenetik. Effektiviteten er reduktion af BPS-symptomer. Imidlertid er virkningen på BPO, sygdomsprogression eller undgåelse af urinretention lav [13]. Bivirkninger kan omfatte træthed, svimmelhed, hovedpine, influenzasymptomer og hypertonisk dysregulering. Indgivelse af yderligere a-blokkere til hypertensionbehandling er kontraindiceret.
5α-reduktasehæmmere: Disse stoffer hæmmer nedbrydningen af testosteron til den mere effektive DHT i prostata. Dutasterid og finasterid er tilgængelige. De aktive ingredienser betragtes som ækvivalente med hensyn til deres effektivitet og tolerabilitet [14, 15]. 5a-reduktaseinhibitorer reducerer symptomer såvel som prostatavolumen og PSA, men har ingen klinisk relevant effekt på graden af obstruktion. PCPT-studiet viste en risikoreduktion for prostatacancer og BPS-komplikationer [23]. Væsentlige bivirkninger inkluderer tab af libido, erektil dysfunktion og gynecomastia.
Muscariniske receptorantagonister (antikolinergika): De er faktisk standardbehandlingen af OAB. Komplekset med symptomer på imperativ hastegang, pollakisuri, nocturia og trangsinkontinens er imidlertid også typisk for BPS. Den afslappende effekt på glat muskel øger risikoen for urinretention hos patienter med BPO. Imidlertid er 40% af BPS-patienter ikke-hindrende og kan drage fordel af antikolinerg terapi ved at lindre imperativt presserende behov og reduceret micturitionsfrekvens. Bivirkninger manifesterer sig i xerostomia og forstoppelse.
Kombinationsbehandlinger med a-blokkere og 5a-reduktaseinhibitorer er egnede til at hæmme progression af BPS og er bedre end monoterapi [13]. Kombinationen af a-blokkere og muskarinreceptorantagonister til behandling af BPS-symptomer kan bruges hos patienter uden BPO for at reducere den presserende hastighed og den øgede frekvens af micturition [11] (se tabel 2).
Operativ terapimuligheder
Absolutte indikationer for BPO- og BPS-komplikationer inkluderer tilbagevendende urinretention, tilbagevendende urinvejsinfektioner, ukontrollerbar hæmaturi, urinblæstetræning og dilatation af den øvre urinvejsskade eller nedsat nyrefunktion.
TUR-Prostata: TUR-P er den hyppigst udførte urologiske operation om året med ca. 75.000 interventioner i Tyskland og betragtes stadig som en referenceprocedure. De vigtigste fordele ved TUR-P sammenlignet med mere moderne procedurer er de bedre postoperative micturition-parametre og den højere grad af desobstruktion. På den anden side den perioperative blødning og TUR-syndromet (hypotonisk hyperhydrering). Tekniske ændringer såsom "tørskæring" eller "bipolær resektion" viser imidlertid også forbedringer i disse områder med konsistente postoperative resultater [7]. Det transuretrale incision af prostata (TUIP) er blevet vist i adskillige undersøgelser en mere gunstig bivirkningsprofil [18] og er hovedsageligt for seksuelt aktive mænd med et prostatavolumen 70 ml. Transurethrale procedurer såsom holmium eller Thuliumlaserenukleation viser ligeværdige resultater med lavere sygelighed.
laser procedurer
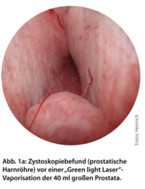
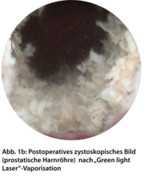
Laservaporisation af KTP "Green light laser" (Figur 1a og 1b) er en primær ablativ procedure. Tilfældige studier har vist effektækvivalens med lavere sygelighed [22]. Den største fordel er den hæmostatiske virkning af proceduren, som også muliggør behandling af patienter, der gennemgår antikoagulation [17]. Ulemper ved metoden er relativt lav hindringsevne, langvarige dysuri-episoder postoperativt og høje omkostninger.
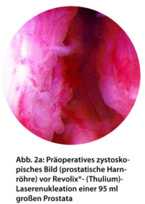
laser enucleation: Holmium- og thuliumlasernukleation er tilgængelig her (fig. 2a og 2b). Her bliver prostatavævet transkuteret og blev knust intravenøst og aspireret. Muligheden for enukleation, selv for meget store prostatavolumener, har allerede profeteret ”slutningen” på åben adenom-enukleation [12]. En stor ulempe er den betydelige indlæringskurve.
Konklusion for praksis
For den vellykkede behandling af BPS er grundlæggende diagnostik såvel som kvantificering af symptomerne de vigtigste trin for den rigtige terapi. Lægemiddelterapi kræver detaljeret viden om mulig anvendelse og bivirkninger. Moderne minimalt invasive kirurgiske procedurer bruges i stigende grad på grund af deres reducerede spektrum af bivirkninger.
Offentliggjort i: Lægen, 2010; 32 (18) side 18-21
Related Posts
-

Social medicin – privat forsikring • praktiserende læge-online
Privat forsikring Indtil videre har vi behandlet social lovgivning inden for social medicin. Her gælder love, som kan underbygges ved hjælp af…
-

Kompressionsterapi med ulcus cruris – sådan bandager de korrekt! • praktiserende læge-online
Så bandager ordentligt! Korrekt og korrekt kompressionsterapi er afgørende for en vellykket behandling af venøse bensår (UCV). Til dette formål skal…
-
Patientrettigheder – mistet mål? • praktiserende læge-online
Mål glip af? I 2 år har patentrettighedsloven (PatRG) været i kraft. Til at begynde med var det hårdt afvist af lægefaget, fordi det frygtede endnu mere…
-

Betændelse i hovedbunden – symptomer, årsager og terapi Denne tekst er i overensstemmelse med specifikationerne i medicinsk litteratur, medicinske…
