Glomerulære sygdomme: Glomerulonephritis
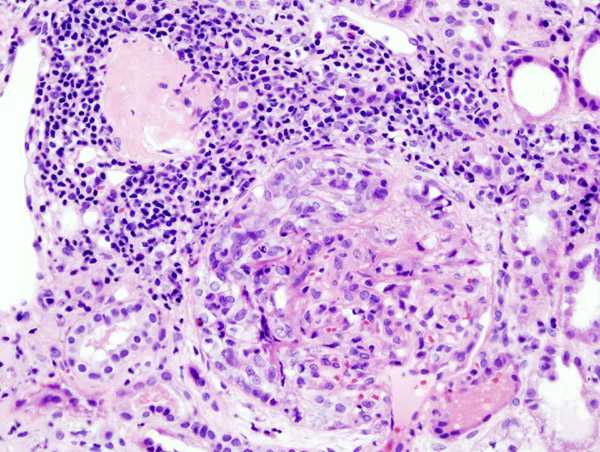
Billede: "Mikrofotografi af nyrebiopsi, der viser fremtrædende fibrocellulær halvmånedannelse og moderat mesangial spredning i en glomerulus. Hematoxylin og eosinfarvning. "Fra Journal of Medical Case Reports. Licens: CC BY 2.0
introduktion
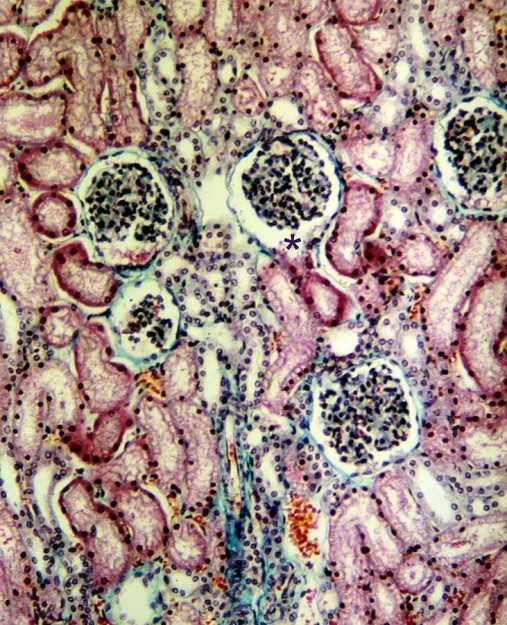
Billede: "Lysmikroskopisk tværsnitsbillede af nyrecortex" af en rullende robot. Licens: CC BY-SA 3.0
Struktur af filtermembranen i glomeruli
Skader på nyrerne kan påvirke alle anatomiske strukturer. Denne artikel vedrører også skader på nyrecorpuskler glomeruli kaldes. For bedre at forstå de individuelle sygdomme med deres kliniske træk hjælper et kig på den anatomiske og fysiologiske struktur af glomeruli. Strukturen af filtermembranen er tredelt og består af:
- Fenestreret kapillærendotel,
- Glomerulær kældermembran og
- Visceral ark af Bowmans kapsel.
den endotel er negativt ladet proteoglycaner og glycosaminoglycaner besat. Glomerulær basalmembran danner forbindelseslaget mellem kapillærer og Bowmans kapsel og består af et tæt meshværk, der danner en fin mekanisk filterstruktur. Ligesom kapillærendotelet er det fyldt med proteoglycaner og har derfor en negativ ladning. Cellerne i det viscerale ark i Bowmans kapsel besidder den såkaldte podocytter, hvis udvidelser også danner et maskearbejde.
Gennem det smalle mesh kommer store molekyler eller endda celler ikke ind i primær urin. På samme tid forhindrer den negative ladning filtrering af anioner, såsom. B. den albumin.
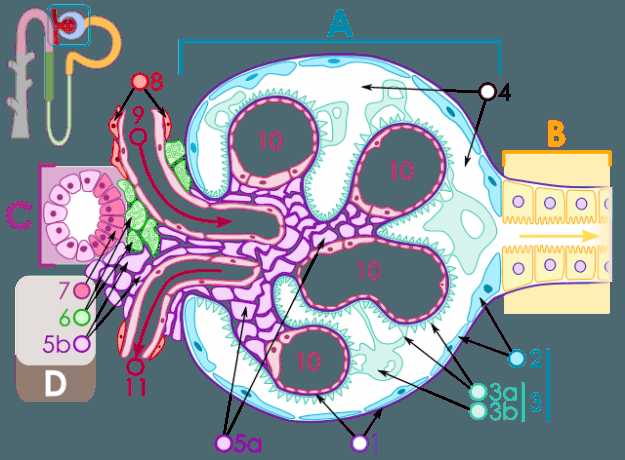
Billede: "En renal; B Vigtigste stykke; C omdrejningspunktet; D Juxtaglomerular apparatur1 basalmembran; 2 Bowmans kapsel, parietal blad; 3 Bowmans kapsel, visceral ark; 3a Podozytenfüsschen; 3b podocyte;4 Lumen af Bowmans kapsel (urinvej); 5a Mesangium – intraglomerulære mesangiale celler; 5b Mesangium – ekstraglomerulære mesangiale celler; 6 Juxtaglomerulære celler; 7 Macula densa; 8 Myocytter (muskelceller i arteriolarvæggen); 9 Arteriola afferens;10 glomerulære kapillærer; 11 Arteriola efferens "af M.Komorniczak. Licens: CC BY-SA 3.0
Skade på glomeruli-filtermembranen
Hvis dette filtreringslag er beskadiget, kommer disse dele af kroppen (celler, albumin, makromolekyler) ind i kroppen primær urin og elimineres. Med en yderligere opløsning af glomeruli opstår med tiden en manglende evne til at urinere – det resulterer i en nyreinsufficiens.
Glomerulonephritis versus glomerulopati
Denne skade kan have forskellige årsager. Vigtigt er forskellen mellem glomerulonephritis og ikke-inflammatorisk glomerulopatologiske. Beskrivelsen af glomerulonephritis bør være i fokus for denne artikel. Forklaringer af ikke-inflammatoriske årsager såsom mekaniske (f.eks. hypertensiv nefropati), metabolisk (f.eks.. diabetisk nefropati) eller vaskulær (f.eks.. trombotisk mikroangiopati) Faktorer findes i bidragene fra de respektive sygdomme.
diagnostik
Undersøgelse af glomerulære sygdomme
Forskellige teknikker giver konklusioner om typen og placeringen af skader i det urinproducerende system. På dette punkt skal især fremgangsmåderne præsenteres, der viser en skade på Glomeruli:
hæmaturi: Undersøgelsen af urinsedimentet kan ligge mellem hæmaturi, hæmoglobinuri og myoglobinuri forskellige. Fra en microhematuria man taler fra > 5 erytrocytter / μl urin uden synlig rød farve på urinen. Så snart du genkender en rød farve, er det en brutto hæmaturi. Erythrocytter kan også se dysmorf ud i sedimentet. Denne ændring i form forekommer, når cellerne migrerer gennem tubulesystemet og udsættes for de osmotiske spændinger. Et eksempel er acanthocytes, som har en stikkende form
proteinuri: Normalt vises kun små mængder protein i den udskilles urin. Fra en proteinudskillelse > 150 mg / d kaldes en proteinuri. Mængden af patologisk proteinudskillelse kan give ledetråde til sygdommens årsag.
| mængden af protein | proteintype | Mulig årsag |
| 20-200 mg / l | albumin | Mikroalbuminuri som udtryk for tidlig nefropati, f.eks. I forbindelse med hypertensive eller diabetiske lidelser |
| op til 1,5 g / d | Små molekyleproteiner: |
Store molekylære proteiner:
glomerulopati
(efter: Herold G. og medarbejdere: Intern medicin, 2014)
glukosuriVoksne skilles ikke mere end ca. 60 mg pr. Dag glucose pr. fridag. En patologisk forøget uringlukose opstår, når glucose tærskel (ca. 160 – 180 mg / dl). Dette sker for eksempel i forbindelse med diabetes mellitus. Glucosuria i normal blodsukker kan forekomme under graviditet eller under tubulære sygdomme i nyrerne.
cylinder: Cylindre oprettes i tubuli og vis således en renal Fremkomsten af. De ofte fundne hyaline Cylindre findes hos raske individer, men er også forhøjede i forbindelse med glomerulære sygdomme og dermed relativt uspecifikke. røde blodlegemer afstøbninger dannes i en glomerulonephritis, Leukozytenzylinder under en (kronisk) pyelonefritis.
immunologi: Søgningen efter forskellige antistoffer hjælper med den etiologiske gruppering z. B. en glomerulonephritis. De individuelle antistoffer er noteret i den respektive sygdom. Med hensyn til økonomiske tilgange skal ikke alle antistoffer oprindeligt bestemmes ved mistanke om glomerulonephritis.
billedbehandling: The Farve duplex sonografi Som en ikke-invasiv procedure er der mange indikationer for nyrevurdering. cirka CT og MR Repræsentationer kan fås yderligere strukturelle oplysninger. Ofte er disse procedurer med angiografisk Metoder kombineret.
histologiDen ultimative bekræftelse af diagnosen glomerulonephritis typning opnås (kun) af nyrebiopsi! Især hvis en hurtig og dramatisk klinik kræver hurtig, passende behandling, er nyrebiopsi ofte den livreddende metode, du vælger.
glomerulonephritis
Definition af glomerulonephritis
en nonbacterial, immunmedieret Betændelse i nyrecorpuskler kaldes glomerulonephritis. Fremkomsten af betændelsen er mangfoldig. Det kan være primære af sekundær Forskellige former for sekundære former, de sekundære former opstår i sammenhæng med forskellige systemiske sygdomme, mens de primære forekommer uden systemisk sygdom.
Afhængig af patogenesen har patienter med glomerulonephritides også forskellige symptomer. Mens nogle former skyldes en tidlig stigning i parametre fastholdelse skiller sig ud, er i andre former mere af en ufysiologisk filterfunktion i forgrunden.
Patomekanismer ved glomerulonephritis
Forskellige immunreaktioner kan observeres ved glomerulonephritis. Den forskellige patogenese afhænger af den årsagssygdom og bestemmer undertiden det kliniske forløb:
- Anti-GBM antistof-medieret glomerulonephritis: Antistoffer af IgG-typen mod Goodpasture-antigenet i kældermembranen forårsager en antistofmedieret inflammatorisk respons. Goodpasture-antigenet forekommer desuden i den alveolære kældermembran.
- Immunkompleks-medieret glomerulonephritis: Immunkomplekser dannet som en del af infektioner eller autoimmune sygdomme deponeres på kapillærvæggen.
- ANCA-associeret glomerulonephritis: Anti-neutrofile cytoplasmatiske antistoffer (ANCA) interagerer med neutrofile granulatkomponenter for at forårsage glomerulær skade
Alle immunmekanismer starter et kompleks, proinflammatoriske immun kaskade med efterfølgende inflammatorisk reaktion. Denne inflammatoriske reaktion fører i sidste ende til skade på glomerulær kapillærvæg. Det kommer til blødning i Bowmans kapsel og dermed i den primære urin.
Nyrekroppen bliver derefter nekrotisk og mister sin funktion. Jo mere glomeruli der er påvirket, desto mere sandsynligt er der et påviseligt tab af renal totalfunktion med faldende glomerulær filtrationshastighed og stigning i parametre fastholdelse.
Former af glomerulonephritis
At opbygge didaktisk Glomerulonephritiden opdele forskellige lærebøger primære og sekundær Formularer. Denne underafdeling lykkes i nogle former, i andre forårsager den ofte forvirring: mange betændelser opstår på begge måder, og nogle syndromer forener "primære" og "sekundære" former. Denne artikel undgår den stive klassificering i primær og sekundær og beskæftiger sig med de forskellige sygdomme på grund af almindelige kliniske billeder:
- Lokaliseret glomerulonephritis
- Hurtigt progressive glomerulonephritides
- Glomerulonephritides (og andre sygdomme), der fører til nefrotisk syndrom
Lokaliserede glomerulonephrites:
Forskellige sygdomme udløser en bakteriel inflammatorisk reaktion især af nyrecorpusklerne. Denne gruppe inkluderer f.eks M. Berger (IgA nefropati), arvelig glomerulonephritis og akut, postinfectious glomerulonephritis.
Selv glomerulonephritis med minimal ændring, membranøs glomerulonephritis, membranoproliferativ glomerulonephritis og fokal segmental glomerulonephritis kan idiopatisk påvirke kun glomeruli, men de udvikler sig ofte i sammenhæng med systemiske sygdomme. Karakteristisk fører disse 4 sygdomme til nefrotisk syndrom og er beskrevet der mere detaljeret.
Immunoglobulin A nefropati (M. Berger)
Definition, epidemiologi og etiologi af IgA nefropati
IgA nefropati er fælles primær glomerulonephritis verden over og påvirker hovedsageligt yngre patienter. Etiologien er for det meste idiopatisk, Som navnet antyder, kan IgA-associerede sygdomme imidlertid også udløse en M. Berger. Denne sygdomsgruppe inkluderer fx gran, Crohns sygdom, Schönlein-Henoch purpura, reumatoid arthritis, systemisk lupus erythematosus eller IgA gammopatier. IgA-nefropati er typisk ikke-specifik infektion foran den øvre luftvej.
Patofysiologi og klinik af IgA nefropati
den IgA immunkomplekser opbevares i mesangial af glomeruli og føre til en inflammatorisk reaktion microhematuria. Sjældent kan andre deponeringsmønstre opstå, der resulterer i hurtig progressiv glomerulonephritis (subendothelialaflejringer) eller et nefrotisk syndrom (subepithelialaflejringer).
De berørte er typisk asymptomatiske microhematuria før. Delvis sker det hypertension og sjældent også lændesmerter. I tilfælde af hurtig progressiv glomerulonephritis eller nefrotisk syndrom findes en anden klinik i overensstemmelse hermed (se ovenfor)..
Det diagnostiske bevis er i sidste ende af a nyrebiopsi opnået med repræsentation af IgA-komplekser.
Terapi og prognose af IgA nefropati
Generelt er der en god prognose med regelmæssig IgA nefropati spontane remissioner. Afhængigt af omfanget af glomerulær skade øges imidlertid risikoen for progressivt tab af nyrefunktion med nært forestående nyresvigt i slutstadiet.
Terapien afhænger af symptomerne og proteinuri:
- Proteinuri 1 g / d: Dette er bestemt en behandling med ACE-hæmmere i stedet.
- proteinuri > 1 g / d og stigende nyreinsufficiens: Der er et forsøg på immunologiske processer ved anvendelse af glukokortikosteroider >Arvelige glomerulonephrites
Der er adskillige familielle glomerulonephritider, der er kendetegnet ved en (ofte asymptomatisk) microhematuria varsel. Med progressiv vedholdenhed kommer det til en proteinuri og i sidste ende øges nyreinsufficiens.
Terapeutisk er der normalt ingen kausale terapeutiske muligheder, så ved nyresvigt i slutstadiet transplantation den eneste mulighed repræsenterer. Følgende sygdomme i denne gruppe kan huskes:
- Godartet hæmaturi: syndrom i den tynde kældermembran
- Alport-syndrom: Arvelig nefritis
Akut postinfectious glomerulonephritis
Især påvirkes børn i lande med mindre veludstyrede sundhedssystemer af akut post-infektiøs glomerulonephritis. I Tyskland er sygdommen generelt blevet sjælden.
Etiologi og patofysiologi ved akut postinfectious glomerulonephritis
Fra navnet kan man udlede, at efter a infektion en (immunkompleks) nefrit opstår. frem for alt beta-hæmolytiske streptokokker Gruppe A er ansvarlige for efterfølgende immunologiske sygdomme (reumatisk feber, chorea minor). Det kommer til endokapillær, proliferativ glomerulonephritis ved dannelse af antistof mod de glomerulære strukturer.
Klinik og diagnose af akut postinfectious glomerulonephritis
Anamnestisch bør en streptokokinfektion (faryngitis, erysipelas, tonsillitis, impetigo osv.). Efter denne klage rapporterer 50% af de syge typisk fornyet sygdom. Disse kan være uspecifikke ("grippal") eller på grund af hæmaturi, hypertension og ødemer (= Volhard Triasmærkes). Ødemet kan være multiple og føre til dyspnø eller epilepsi. De andre 50% af tilfældene er asymptomatiske og opdages ved en tilfældighed.
Heldigvis udvikles relativt sjældent meget hurtig glomerulonephritis (= hurtig progressiv glomerulonephritis, RPGN), hvilket fører til et dramatisk fald i nyrefunktion med forestående nedsat nyrefunktion og høj dødelighed.
Etiologiske typer RPGN
- Med ca. 10% er Type 1 (Anti-GBM RPGN) den sjældneste variant: Her kommer det til dannelse af antistof mod Goodpasture-antigenet i kældermembranen. Da dette antigen også er en del af den alveolære kældermembran, udvikles alvorlig skade på nyrerne og lungerne ved hæmoptyse. Sygdommen rammer ofte yngre mænd.
- den Type 2 (immunkompleks RPGN) forekommer i 40% af tilfældene: I dette tilfælde aflejres immunkomplekser på basismembranen. Disse immunkomplekser kan produceres ved postinfektion eller ved underliggende sygdomme, der producerer antistoffer (for eksempel SLE, Schönlein-Henoch purpura).
- Med 50% kommer oftest Type 3 (ANCA-associeret RPGN) før: Dette er årsagen til ANCA-associeret vaskulitis. Der er ingen histologiske aflejringer. Antistofferne er rettet mod enzymer (for eksempel myeloperoxidase i pANCA eller antiprotease 3 i cANCA). Denne antistofproduktion er fx baseret på granulomatose med polyangiitis (M. Wegener) eller mikroskopisk polyangiitis. Et Churg-Strauss-syndrom er også muligt.
Klinik og diagnostik af RPGN
Ofrene er hårdt slået og blege. Ofte kan en hypertension påvises. En stærk proteinuri med passende klinik (s.u.) Kan opstå, men finder normalt en nephritisk Sediment. på pulmonal Klager skal overholdes. Foruden tegn på betændelse kan der hurtigt konstateres hurtigt stigende retentionsparametre.
De forskellige antistof eller immunkomplekser kan findes i perifert blod. Den velbegrundede mistanke om RPGN tvinger nyrebiopsi. Histopathologisch findes en ekstrakapillære, prolifererende Betændelsesreaktion med såkaldt Crescent Uddannelse af glomeruli.
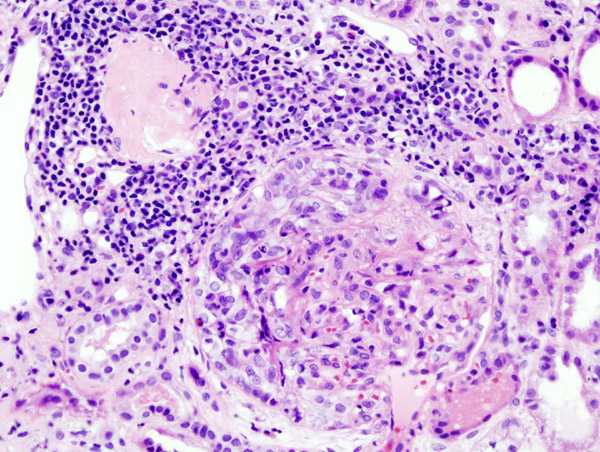
Billede: "Fin vævsafsnit i en RPGN" af KGH. Licens: CC BY-SA 3.0
Terapi og prognose af RPGN
Terapien afhænger af den underliggende årsag og sværhedsgraden af sygdommen. I princippet kan man overveje brugen af glukokortikoider i høj dosering (1 g / dag i.v.) og cyclophosphamid huske.
når Goodpastures syndrom vil desuden være en plasmaferese brugt i 2-3 uger til at eliminere antistofferne. Efter ophør af glucocorticoid og Cyclophosphamidtherapie udført her efterbehandlingen azathioprin over 6-12 måneder.
Type 2 og Type 3 RPGN behandles længere og mere regelmæssigt. Disse former kan forårsage gentagelser! Hvis behandlingen gives tidligt, kan forbedring og bedring af nyrefunktion forekomme i mere end halvdelen af tilfældene.
Glomerulonephritides (og andre sygdomme), der fører til nefrotisk syndrom
Definition af nefrotisk syndrom
Det nefrotiske syndrom er defineret af konstellationens fund:
- Fantastisk proteinuria > 3 g / dag
- hypoproteinæmi
- Hypoalbuminæmi-relateret ødemer
- Hyperlipoproteinæmi (især af kolesterol og triglycerider)
Patofysiologi af det nefrotiske syndrom
Det nefrotiske syndrom forstyrres glomerulær filtreringsbarriere hvilket får glomerulus til at blive unormalt permeabel. Filtret er således ikke længere selektivt, hvorved den glomerulære perfusion ikke forstyrres. Dette resulterer i en ikke-fysiologisk stor mængde ultrafiltrerede proteiner med stor molekylvægt, som ellers ikke ellers ville trænge ind i tubulesystemet, og som det derfor ikke er egnet til Rückresorptionssystem er.
Årsager: Hvad der ligger bag et nefrotisk syndrom
Et antal glomerulonephritider kan være årsagen til forstyrret filtrering. To former skal huskes, de er de mest almindelige og kontrolleres regelmæssigt:
- Minimal ændring af glomerulonephritis: Glomerulære minimale læsioner, som kun kan visualiseres ved elektronmikroskopi, er den mest almindelige årsag til barndommen nefrotisk syndrom (> 90% af sagerne). Det kommer enten idiopatisk eller i forbindelse med ondartede sygdomme, NSAID’er, allergier eller immuniseringer (vaccinationer!) Til en diffus skade på podocytter.
- Membranøs glomerulonephritis: Dette er den mest almindelige årsag i voksen alder og er forårsaget af dannelse af immun og komplementkompleks. Disse komplekser opstår enten idiopatisk eller i forbindelse med infektioner (hepatitis B, HIV, syfilis, malaria), autoimmune sygdomme, maligniteter eller lægemidler. Histologisk findes deponerede komplekser langs den glomerulære kældermembran.
Ud over disse to hovedformer kan også membranoproliferativ glomerulonephritis eller fokal segmental glomerulonephritis være årsagen til et nefrotisk syndrom.
De kliniske symptomer på nefrotisk syndrom
Klagerne afhænger af kroppens evne til at kompensere. Hvis der er en mild dysfunktion, kompenserer leverens øgede synteseeffektivitet for proteintab. Så der er en asymptomatisk proteinuri før. Hvis filterdysfunktionen er for stor, resulterer det i forskellige proteintab, som direkte forklarer de kliniske symptomer og dermed er lette at huske:
- immunglobulin tab: Der er en øget modtagelighed for infektion.
- Antitrombin III Tab: Dette resulterer i en øget risiko for trombose med z. Som lungearteriemboli, nyreventrombose eller cerebral venøs trombose.
- albumin tab (+ IgG og ATIII-tab): Der er et fald i collo >
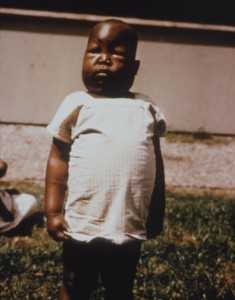
Billede: "Plasmodium falciparum nefrosisødem". Licens: Public Domain
- I den avancerede fase kan man nyreinsufficiens opstår med tilsvarende symptomer.
Diagnose af nefrotisk syndrom
Den kliniske præsentation og især laboratorieundersøgelserne er grundlaget for diagnosen. den serum elektroforese viser karakteristisk et tab af albumin og gamma-fraktion med relativ stigning i alpha2 og beta-fraktion. For yderligere afklaring bør a sonografi nyrerne indledes. Diagnostikens guldstandard ligger også i forhold til den passende terapi nyrebiopsi og histologisk evaluering af glomeruli.
Terapi af nefrotisk syndrom
Af systemisk årsag bør der søges en mulig terapi. Til inflammatoriske årsager glukokortikoider eller endda øget immunosuppressiv Forholdsregler (ciclosporin, cyclophosphamid) anvendelse.
Generelt anbefales en fysisk besparelse med protein og lavt saltindhold. Ødemet kan skylles forsigtigt ud. Dette er nødvendigvis på en balance på elektrolytter at være opmærksom.
Desuden er de øgede behov Thrombophilieneigung tankevækkende og med en tromboseprofylakse behandles profylaktisk. For tromboemboliske komplikationer skal være en effektiv oral antikoagulation finder sted på grund af antithrombin III-manglen heparinbehandling er tilsyneladende ineffektiv.
Populære eksamensspørgsmål om glomerulonephritis
1. En 50-årig amatørcyklist oplevede en ulykke for 3 år siden med følgende kroniske osteomyelitis i lårbenet. På grund af tilbageholdenheden lider han af hyppige lumbalgier, hvorfor han har taget flere indomethaciner i den sidste uge. Smerten fortsætter, og han præsenterer sig for dig sent på aftenen. De observerer en serumkreatininkoncentration på 2,0 mg / dL og ser erythrocyttecylindre i urinsedimentet.
1. Hvad var den mest sandsynlige årsag til nyresvigt??
- amyloidose
- Peri (post-) infektiøs glomerulonephritis
- smertestillende
- Akut NSAID induceret prerenal nyresvigt
- Akut NSAID induceret intrarenal nyresvigt
2. Den såkaldte hurtige progressive glomerulonephritis …
- … er den mest almindelige nyresygdom hos unge piger.
- … fører ubehandlet, normalt inden for et par uger eller måneder til terminal nyreinsufficiens.
- … behandles med antibiotika med 3. generations cefalosporiner.
- … diagnosticeres sikkert ved indbygget ultralydundersøgelse.
- … kommer i de fleste tilfælde under behandling med methotrexat til heling .
3. Matthias P. har en mikrohematuri. De kigger efter årsagerne til dette og overvejer, hvad der bedst kan tale for en glomerulær årsag til mikrohematuri?
- Forekomst af mikrohematuri i midtstrøms urin
- Den samtidige forekomst af hyalinecylindre
- Samtidig forekomst af acanthocytter
- Den samtidige forekomst af leukocyturi
- Den samtidige forekomst af glukosuri
Kilder og retningslinjer for glomerulonephritis
Herold, G. og medarbejdere: Intern medicin (2014) – Gerd Herold Verlag
Floege, A. og Floege, J .: KDIGO retningslinjer for behandling af glomerulonephritis udgivet i nefrolologen, juli 2013, bind 8, udgave 4, s. 327-335
Pavenstädt, H .: Membranøs gomerulonephritis offentliggjort i The Nephrologist, 2011, 6: 220-230
Løsninger til opgaverne: 1B, 2B, 3C
Related Posts
-

Montessoripedagogikken – læringsmateriale, en oversigt
Montessori-pædagogikken – Hjælp mig med at gøre det selv! Gæsteartikel af Heidi Albrecht Meget få mennesker forbinder positive minder med deres…
-

Juridiske udgifter forsikring i oversigt
Retshjælpsforsikring I nutidens samfund bliver små uenigheder hurtigt til en hård diskussion eller i sidste ende til en retssager ud. Ligegyldigt om du…
-

Diagnose: undersøgelser – diagnostik – oversigt over diagnoseprocedurer »
diagnose Diagnose: undersøgelser Diagnostics vises hurtigt Med udtrykket diagnostik menes alle moderne metoder til at finde medicinske fund, der er…
-

Kontaktlinser – omkostningsvarianter i oversigt
Hvad koster kontaktlinser?? Der er nogle gode grunde til at bære kontaktlinser snarere end briller. Bortset fra det æstetiske aspekt tilbyder…
