introduktion
Leukaemier, dvs. kræftformer i de hvide blodlegemer, er blandt de mest almindelige kræftformer hos børn, idet underform ALL (akut lymfisk leukæmi) er langt den mest almindelige. Sygdommen manifesterer sig normalt i anæmi, en øget tendens til blødning og en øget tendens til infektion.
Diagnosen stilles normalt ved en blodprøve og en knoglemarvspunk. Med en aggressiv og hurtig behandling er chancerne for bedring meget gode.

definition
Leukæmi, populært kendt som "kræft blod”Er den mest almindelige kræft hos børn og unge. Så det står med ca. 34% af alle kræft i børn i første omgang. Men hvad er leukæmi??
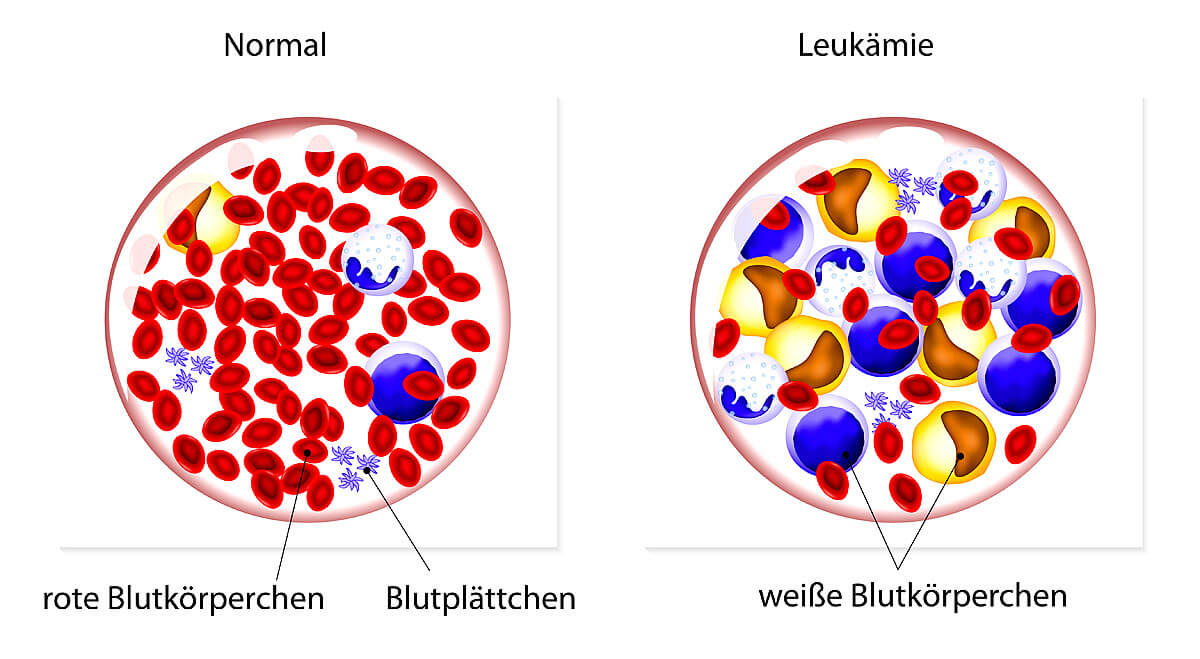
Sygdommen stammer fra knoglemarven, stedet for hematopoiese. Der er en ukontrolleret frigivelse af umodne stamceller ind i blodbanen. Disse leukæmiceller også blaster kaldet forstyrrer den komplicerede proces med modning og dannelse af blodlegemer. Som et resultat heraf sunde blodlegemer, som f.eks røde blodlegemer (erytrocytter) eller blodplader (blodplader), ikke længere fremstillet tilstrækkeligt være. Navnet kommer fra de hvide blodlegemer (leukocytter), fra hvis cellelinje de ikke-funktionelle leukæmiceller kommer.
Der er omtrent to typer leukæmi: The akut og Kroniske leukæmier. Begge grupper fortsætter i a) myeloid eller b) lymfoblastiske leukæmier opdelt, så der er 4 store grupper i slutningen:
den akut lymfoblastisk leukæmi, kort ALT, er det mest almindelige form for leukæmi hos børn. Kun 10-20% af alle leukæmier hos børn er forårsaget af andre typer blodkræft! I alt udgør ALL en tredjedel af alle kræftformer hos børn og unge. I det hele taget er der en ondsindet ændring i Lymfocytforfaderceller, en undergruppe af hvide blodlegemer.
årsager
Hidtil er årsagerne til leukæmi stort set ukendte. Der er imidlertid kendte faktorer, der øger risikoen for at udvikle leukæmi hos børn:
Arvelig disposition
Er leukæmi ingen arvelig sygdom i klassisk forstand. Der er dog nogle arvelige sygdomme, der spiller en vigtig rolle i udviklingen af sygdommen. Det vides, at børn med Downs syndrom (trisomi 21) er ca. 20 gange mere tilbøjelige til at udvikle leukæmi. Andre, mindre almindelige, arvelige sygdomme såsom type 1 neurofibromatose eller Shwachman-Bodian-Diamond syndrom øger også risikoen.
Derudover nogle børn genetiske ændringer der er relateret til akut lymfoblastisk leukæmi (ALLE). Disse børn udvikler sig imidlertid kun ALLE meget senere og ikke nødvendigvis. Så synes eksterne faktorer har også en vigtig betydning.
Radioaktiv stråling
De seneste undersøgelser viser, at børn, der vokser op nær et atomkraftværk, har en måleligt højere risiko for at udvikle leukæmi. Tilsvarende virkninger af radioaktiv stråling er allerede atomkatastroferne, som det er kendt i Hiroshima eller Tjekkern.
Er lige så skadelige for det ufødte barn Røntgenundersøgelser af fremtiden mor.
symptomer
Symptomer på akuten leukæmi udvikler sig normalt inden for et par uger. ved kronisk leukæmi symptomer udvikler sig imidlertid meget langsommere. Ud over knoglemarven kan leukæmiceller også påvirke alle andre organer. De mulige symptomer er derfor meget brede.
Børnene falder ofte i begyndelsen begge typer leukæmi er mere sandsynligt på grund af uspecifikke klager, såsom Træthed, appetitløshed eller lethed på. Små børn vil ofte ikke længere lege eller gå.
De andre symptomer skyldes det faktum, at den sunde dannelse af røde og hvide blodlegemer samt blodplader i knoglemarven undertrykkes af degenerationen af leukæmicellerne.
- Ofte hopper forældrene en slående bleghed dit barns øje. Dette kan forklares med det reducerede antal røde blodlegemer (erytrocytter) (se: anæmi).
- Da der er et fald i funktionelle hvide blodlegemer (leukocytter) på samme tid, falder immunforsvaret i stigende grad. Børn lider derefter ofte af stædig og feberinfektioner.
- talrige blå mærker, blødende tandkød eller hyppige næseblod kan indikere et fald i antallet af blodplader (trombocytter) (se: Trombocytopeni).
- Hvis leukæmicellerne migrerer ind i knogler, lymfeknuder eller andre organer (milt, lever), lider børnene af forskellige niveauer ondt. Mange forældre rapporterer mavesmerter hos deres barn, men også knoglesmerter i arme eller ben.
Det sker ofte lymfadenopati fx i området nakke eller lyske. Infektioner i nervesystemet eller øjet er mindre almindelige, hvilket kan manifestere sig i alvorlig hovedpine eller synsforstyrrelser.
En speciel form for leukæmi, T-ALL, infiltrerer thymus. Thymus er et lille organ i brystet, der spiller en vigtig rolle i modningen af barnets immunsystem. Det regresserer på egen hånd i løbet af ung voksen alder. Hvis leukæmi-cellerne i en T-ALL påvirker organet, lider børnene åndedrætsbesvær.
Kroniske leukæmier, som er mindre almindelige i barndommen end hos voksne, har symptomer forårsaget af for mange celler (normale blodlegemer og leukæmiceller) i blodet. Det kan også smertefulde vaskulære okklusioner komme.
Ikke desto mindre gælder følgende: symptomer på leukæmi er fælles for hvert barn individuelt forskellige. Selv tilstedeværelsen af et eller flere symptomer er absolut ikke bevise for tilstedeværelsen af sygdommen! Forholdsmæssigt uskadelige, mere almindelige sygdomme skjules ofte bag symptomerne. Se ikke desto mindre en læge så hurtigt som muligt. Dette er den eneste måde at finde årsagen til symptomerne.
Mere information kan findes her: Sådan genkendes leukæmi?
diagnose
Det første trin i diagnosen barneleukæmi er en detaljeret undersøgelse af den foregående Klager og sygdomsforløbet (Historie). Hvis der er mistanke om leukæmi, er der en detaljeret undersøgelse af blodet. Blandt andet spiller blodtællingen, dvs. en oversigt over de individuelle blodlegemer (leukocytter, erythrocytter, thrombocytter) en vigtig rolle her. Hvis beviset på leukæmi hos barnet er fortykket, foretages en direkte overførsel til en Børneklinik med en tilsvarende afdeling (Pædiatrisk onkologi og hæmatologi).
knoglemarv
Da knoglemarven altid er stedet for udviklingen af en leukæmi-sygdom, udføres den i det næste diagnostiske trin knoglemarv. Den mindste kan udføres i en kort operation Vævsprøver fra iliac-toppen eller brystbenet taget. Hos nyfødte eller spædbørn kan der udtages prøver fra skinnebenet. Da knoglemarvspunktering kan være stressende og smertefuld for mange børn, gøres det enten i Generel anæstesi eller lokalbedøvelse. Knoglemarven opnået på denne måde undersøges derefter fint og behandles til yderligere, komplekse undersøgelser. Oftest sker det første vurdering ved mikroskop meget hurtigt, så diagnosen af leukæmi normalt kan stilles kort efter knoglemarvspunkuren.
Ud over knoglemarven kan andre organer også påvirkes af leukæmicellerne. Ultralydundersøgelser, MR-scanninger eller en Nervøs tilbagetrækning vand (Lændepunktion) kan give et omfattende overblik over sygdommens fremskridt.
bloodwork
Leukæmi kan ændre blodniveauer hos børn i mange retninger. Imidlertid er fokus ofte på hvide blodlegemer, også kaldet leukocytter. Ordet "leukæmi" kommer fra gammelt græsk og betyder "hvidt blod". Antallet af leukocytter behøver dog ikke altid øges. Hvis der er leukæmi, kan de det Leukocytter faldt, normal eller forøget være. Tilstedeværelsen af umodne stamceller (som normalt kun forekommer i knoglemarven) i blodet er signifikant mere meningsfuld. Dette betyder, at den såkaldte Sprængninger i blodet være bevist.
Hos mange børn falder værdien af det røde blodpigment (hæmoglobin) under den normale værdi – der er en anæmi. Et fald i blodplader kan også observeres relativt hyppigt. Man taler så om en trombocytopeni.
Imidlertid spiller blodværdier en vigtig rolle ikke kun i diagnosen, men også i leukæmibehandling. Dette skyldes, at der under aggressiv kemoterapi ikke kun er en tilsigtet ødelæggelse af leukæmicellerne, men også en uundgåelig, alvorlig forringelse af de resterende bloddannende celler. Så med alle børn under behandling Blodværdier i meget smalle tidsintervaller kontrolleres!
behandling
Leukæmi er en meget aggressiv sygdom. Behandlingen skal derfor påbegyndes så hurtigt som muligt. Begrundet mistanke er tilstrækkelig til at starte behandling hos berørte børn.
Grundlæggende bør terapi kun være i én specialiseret behandlingscenter til børn og unge med kræft (pædiatrisk hæmatologi og onkologi), som normalt findes på universitetshospitaler og store hospitaler.
Den vigtigste søjle i terapi er kemoterapi Målet er at ødelægge leukæmicellerne så fuldstændigt som muligt. Dette er den eneste måde, knoglemarven kan hans genoptage normal, bloddannende funktion. For at opnå den bedst mulige effekt, flere forskellige kemoterapimedisiner, også kaldet cytostatika, der bruges i kombination. Så taler man om en ”polychemoterapi”.
Du kan finde mere information om dette emne her: Implementering af kemoterapi
Hvis det centrale nervesystem (dvs. hjernen og rygmarven) påvirkes af leukæmiceller Bestråling af kraniet gjort. Da mange sene komplikationer imidlertid kan forekomme, skal beslutningen overvejes nøje. Grundlæggende dog intet barn i det første leveår blive bestrålet med kranier.
I visse tilfælde er det sådan stamcelle nødvendigt. Det første trin er højdosis kemoterapi, som formodes at ødelægge alle celler i knoglemarven, efterfulgt af transplantation af knoglemarv i et specielt centrum.
Du kan finde mere information om dette emne her: Knoglemarvsdonation
I Tyskland er næsten alle børn og unge med såkaldt leukæmi sygdom "Terapi optimering undersøgelser" behandles. Målet er at sikre den bedst mulige behandling af syge børn. I de kontrollerede kliniske forsøg findes der en stor udveksling af information. Dette muliggør behandling baseret på den seneste videnskabstilstand.
Behandlingsvarighed
Medmindre stråling eller knoglemarvstransplantation er nødvendig, tager behandlingen af leukæmi hos børn ca. 2 år. Det er opdelt i forskellige faser, der varer omkring et halvt år og i princippet er forbundet med et konstant hospitalophold.
I den sidste fase af behandlingen, Vedligeholdelse eller langtidsbehandling, børnene får det 1,5 år med relativt moderat kemoterapi, dvs. relativt lave doser. Da cytostatika hovedsageligt administreres i tabletform, kan meget af den sidste del af behandlingen derhjemme finde sted.
Med en ekstra knoglemarvstransplantation afhænger varigheden af matchende donorsøgning fra. Hvis der findes en passende stamcelledonor, tager behandlingen ca.. 2-2,5 år.
Bivirkning af hårtab
Som en del af behandlingen af leukæmi lider børn af hårtab. Som næsten alle kemoterapi-medikamenter har lægemidlerne, der bruges i leukæmoterapi, en meget aggressiv effekt på den menneskelige krop. Desværre arbejder de ikke kun mod leukæmiceller. især celler, der hurtigt deler sig, hvordan slimhindeceller eller Hår rodcellerne er også berørt. Som et resultat mister børnene alt hår, inklusive øjenvipper og øjenbryn inden for kort tid.
Selvom det er helt smertefrit, er dette hårtab en dårlig bivirkning for mange børn og deres familier. Heldigvis vokser håret hurtigt efter kemoterapi. For Tid under terapi, der er også muligheden specielle parykker.
Du kan finde mere information om dette emne her: Kemoterapi bivirkninger
Andre bivirkninger
Da terapi for leukæmi skal være meget aggressiv, er der desværre mange bivirkninger. Et af de største problemer er a maksimalt "nedlukning" immunsystem. Berørte børn er meget modtagelige for f.eks. Lungebetændelse eller endda blodforgiftning.
For bedre at kunne behandle bivirkningerne (kvalme, opkast, mundbetændelse, blødning, anæmi, infektioner.), Den såkaldte "Støttende" terapi en høj prioritet. Dette inkluderer alle støttende foranstaltninger, såsom medicin mod kvalme og opkast, antibiotika mod infektioner osv.
Berørte børn skal have så lidt kontakt med potentielle bakterier som muligt under behandlingen, hvorfor de normalt bliver involveret i løbet af kemoterapi isoleret.
Desuden kan både kemoterapi og strålebehandling hjælpe med livet flere tumorer opstå.
inddrivelsesmulighed
Heldigvis har der været adskillige fremskridt og forbedringer i behandlingen af leukæmi hos børn i de sidste par årtier. I øjeblikket handler om 80-90% af de syge børn fri for leukæmi 5 år efter diagnosen. I denne sammenhæng taler man også om den 5-årige overlevelsesrate. Med tilstrækkelig behandling er leukæmi hos børn bestemt hærdelig! Uden passende behandling er akut leukæmi altid dødelig.
Det kan dog ikke bestemmes ud fra dette antal, om et enkelt barn faktisk overlever sygdommen uden skade. Individuelle påvirkninger såsom barndom, spredning eller form for leukæmi bestemmer hærdbarheden. I denne sammenhæng taler man om "prognostiske faktorer".
- end positive faktorer antallet af lave hvide blodlegemer, ingen involvering i centralnervesystemet eller en begyndelsesalder mellem 2-10 år skal nævnes.
- Ugunstige prognosefaktorer ville være f.eks. et angreb på det centrale nervesystem eller en T-ALL. De nævnte faktorer er dog baseret på statistik og erfaring.
Så det er selvfølgelig muligt, at børn med negative prognostiske faktorer heles og omvendt.
om hver 7. Barn lider af tilbagefald. Man taler derefter om et tilbagefald. De vises normalt inden for 2-3 år efter den første diagnose og har en ret dårlig chance for helbredelse.
Mere information
For mere information om leukæmi, se:
Du kan også være interesseret i følgende emner:
Relaterede emner
-
Leukæmi: symptomer hos børn og behandling af sygdommen
Symptomer på barndom leukæmi Almindelige tegn på barndom leukæmi Hvilke tests udføres på barndom leukæmi? Hvordan er leukæmi…
-

Sophie Matzik er freelance forfatter for det medicinske redaktion af NetDoktor. Denne tekst svarer til specifikationerne i den medicinske litteratur, medicinsk…
-
Leukæmi (blodkræft) – symptomer, tegn, behandling, spredning og risikofaktorer
Hvilke symptomer er typiske for leukæmi, hvilke risikofaktorer øger risikoen for blodkræft, hvordan sygdommen behandles og hvordan…
-

Leukæmi hos børn: symptomer, terapi, prognose
Martina Feichter studerede biologi med et valgfag i apotek i Innsbruck og drog også ind i medicinalplanterne. Derfra var det…
